Fique por dentro de tudo!
Participe do nosso canal direto no WhatsApp para receber em primeira mão as novidades, lançamentos e oportunidades exclusivas da Kasvi.
10 min de leitura
Superbactérias se tornam cada vez mais fortes por causa do uso de antibióticos de forma errada. O que pode parecer uma profecia alarmista é na verdade uma realidade nos sistemas de saúde de todo o mundo. Mas então, como administrar a medicação correta? Um processo simples e muito importante como o antibiograma é uma das respostas para o combate e controle desses microrganismos. Entenda mais.
Bactérias no Leite: Quais são e que Cuidados exigem na produção
As bactérias são parte integral e inseparável da vida na terra. Elas estão intrinsecamente ligadas às vidas de organismos, seres e ao ambiente. Muitas, são benéficas para seu hospedeiro (homem, animal, planta) e provêm nutrientes ou proteção contra patógenos e doenças. São parte presente no corpo humano: revestem a pele, mucosas e cobrem o trato intestinal entre outras coisas.
São responsáveis pelo processo de decomposição da matéria orgânica. Neste processo, elas liberam gases e nutrientes que serão usados novamente por outros seres vivos. Um dos usos mais antigos das bactérias é a fermentação do leite para a produção de iogurte, queijos e coalhadas.
Exatamente por serem pequenas e simples, e terem um curto tempo de reprodução – minutos ou horas – as bactérias se multiplicam em alta velocidade e conseguem responder rapidamente as mudanças do ambiente criando uma resistência ao que lhe faz mal.
Enquanto algumas bactérias são importantes para saúde e indústria, outras podem causar uma série de doenças. O principal agente contra esses organismos são os antibióticos. Agentes antimicrobianos têm sua importância na medicina clínica desde a segunda metade do século XX, e, desde então, salvaram um grande número de pessoas com infecção bacteriana. No entanto, a última década do século XX e a primeira década do século XXI têm testemunhado o surgimento e a disseminação da resistência antimicrobiana por essas bactérias patogênicas causando centenas de milhares de mortes por ano no mundo. O primeiro caso de resistência à penicilina foi relatado em 1948.

Hoje, praticamente todos os microrganismos conhecidos desenvolveram resistência a um ou mais antibióticos utilizados na clínica.
As superbactérias ou bactérias multirresistentes surgem quando os antibióticos são utilizados de forma inadequada e acabam provocando uma seleção natural das bactérias mais resistentes. O processo é simples, mas perigoso: bactérias que sobrevivem aos antibióticos podem gerar outras bactérias também resistentes. Os antibióticos são essenciais para combater as infecções, mas seu uso desregrado pode piorar o quadro do paciente. O uso incorreto pode ser a utilização por um período inadequado ou a utilização de um medicamento que não é o recomendado para o tipo de bactéria que está causando a infecção. Isso só contribui para o aumento da resistência antimicrobiana.
A resistência antimicrobiana tornou-se o principal problema de saúde pública no mundo, afetando todos os países, desenvolvidos ou não. Um estudo encomendado pelo governo britânico estima que tais organismos serão responsáveis por mais de 10 milhões de mortes por ano após 2050.
Hoje, 700 mil pessoas morrem por ano vítimas de bactérias resistentes no mundo
Em 2017 a OMS publicou uma lista como uma das 12 bactérias de maior risco à saúde humana pelo seu alto poder de resistência antimicrobiana. Selecionamos abaixo as mais relevantes no cenário de saúde brasileiro.
As bactérias do gênero Acinetobacter spp. compreendem 31 espécies distintas. Consideradas patógenos oportunistas, as principais doenças causadas são: pneumonias, infecções urinárias, infecções de feridas, osteomielites e sepse.
De acordo com a Anvisa, 77,4% das infecções da corrente sanguínea registradas em hospitais brasileiros por essa bactéria em 2015 foram causadas por uma versão resistente a antibióticos poderosos, como os carbapenens.
É considerada endêmica no Brasil pois, a Klebsiella pneumoniae, produtora da enzima carbapenemase (KPC), é uma bactéria que expressa resistência a até 95% dos antimicrobianos existentes no mercado farmacêutico. O mais preocupante é que ela tem se tornado mais forte com o passar do tempo. Nos últimos cinco anos a sua taxa de resistência aos antibióticos carbapenêmicos praticamente quadruplicou.
Essas bactérias podem infectar o sangue, a pele, os ossos, os ouvidos, os olhos, as vias urinárias, as válvulas cardíacas, os pulmões, feridas (como queimaduras, lesões ou feridas criadas durante cirurgia). Uso de dispositivos médicos, tais como cateteres inseridos na bexiga ou veia, tubos de respiração e ventiladores mecânicos, aumentam do risco de infecções por Pseudomonas aeruginosa. A mortalidade nestes casos chega a 50%.
Atualmente, as opções terapêuticas para o tratamento das infecções causadas por esse microrganismo são limitadas, muitas vezes restringindo-se ao uso de carbapenêmicos.
Algumas cepas de E. coli normalmente habitam o aparelho digestivo de pessoas saudáveis. Porém, algumas delas adquirem genes que lhes permitem causar infecção no trato digestivo e em outras partes do corpo, como o trato urinário.
Em maio de 2016, foi identificado o primeiro paciente nos Estados Unidos colonizado com Escherichia coli positiva para mcr-1. O gene mcr-1 confere resistência bacteriana ao antibiótico colistina, classe de antibióticos mais poderosa do mundo, usada justamente contra infecções por bactérias multirresistentes. Felizmente o gene de resistência antibiótica mcr-1 não se dissemina facilmente, apenas 1,9% das E. coli isoladas mundialmente são resistentes a colistina. Porém, é um número que devemos ficar atentos, pois já foi relatado no Brasil.
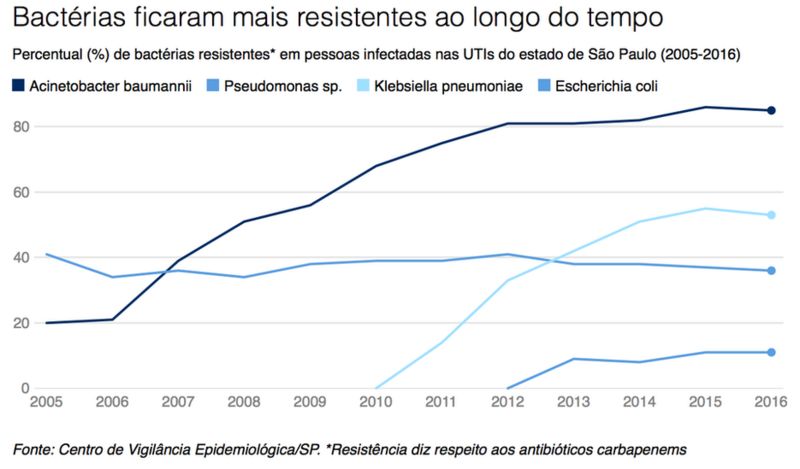
Imagem: http://www.bbc.com/portuguese/brasil-40561948
Técnica destinada à determinação da sensibilidade bacteriana in vitro frente a agentes antimicrobianos, também conhecido por Teste de Sensibilidade a Antimicrobianos (TSA).
É a técnica mais difundida e utilizada até hoje na rotina de análises clínicas, devido a sua praticidade de execução, baixo custo e confiabilidade de seus resultados. Apesar de sua relativa simplicidade de execução, a técnica de Kirby-Bauer exige que as instruções sejam seguidas rigorosamente de forma que os resultados obtidos correspondam à realidade e possam ser comparados com as tabelas internacionais.
Um disco de papel de filtro de 6 mm impregnado com uma concentração de um determinado antibiótico, para verificar a resistência em relação a cada um deles, então são uniformemente distribuídos e levemente pressionados sobre a superfície do ágar Mueller-Hinton. O antibiótico teste começa a difundir para fora a partir dos pequenos discos, criando um gradiente de concentração do antibiótico no ágar. Após a incubação, o crescimento bacteriano em volta de cada disco é observado. A área clara que rodeia o disco (halo) revela o local na qual as bactérias não conseguem se desenvolver. Quanto maior o halo, maior a sensibilidade da bactéria ao antibiótico. Por outro lado, se a zona de inibição observada é menor, o microrganismo é considerado resistente.
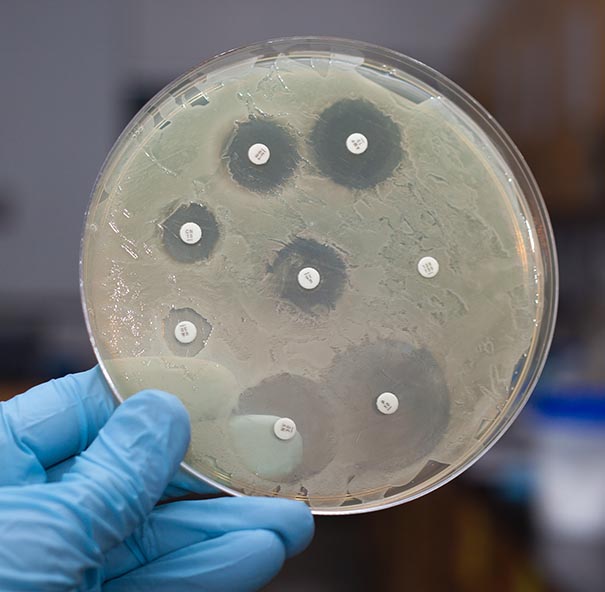
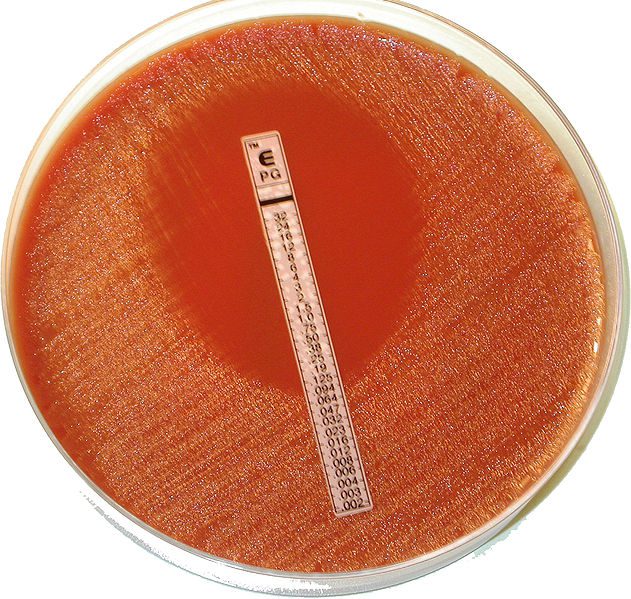
A concentração inibitória mínima é definida como concentração mais baixa do gene antimicrobiano necessária para inibir o crescimento de um microrganismo. Além de informar o grau de resistência, a MIC pode dar informações importantes sobre a possível presença de genes envolvidos nos mecanismos de resistência.
Os meios e as etapas de preparação do inóculo e da semeadura das placas são os mesmos utilizados para a técnica de disco-difusão. Os antimicrobianos são impregnados em fitas ou tiras finas com um gradiente de concentração e são marcados na superfície superior com uma escala de concentração.
Esse método possui boa flexibilidade por permitir o teste dos antimicrobianos escolhidos pelo laboratório, porém o custo de cada fita é alto em comparação com os outros métodos e o número de antibióticos testados por placa é limitado.
From Wikimedia Commons, the free media repository
Incentivar o desenvolvimento de pesquisas é a principal estratégia do Ministério da Saúde para encontrar soluções para este problema mundial. Em novembro de 2018, foi anunciado início da execução no Brasil de um Sistema Global de Monitoramento da Resistência Antimicrobiana- o GLASS (Global Antimicrobial Resistance Surveillance System), liderado pela Organização Mundial de Saúde, e que já conta com a participação de 42 países.
Essa ação envolve, além do Ministério da Saúde, diversos órgãos federais, como o da Agricultura, Pecuária e Abastecimento e o da Ciência, Tecnologia, Inovações e Comunicações. As ações já estão em andamento e tem como finalidade assegurar a continuidade do tratamento e prevenção de doenças infecciosas, com qualidade garantida, medicamentos seguros e eficazes, que sejam acessíveis e utilizados de forma responsável.
O objetivo do GLASS é promover e padronizar a coleta, análise e compartilhamento de dados sobre a resistência antimicrobiana RAM (antimicrobial resistance) a nível global, incentivando instituições a promover sistemas nacionais de vigilância capazes de monitorar tendências e produzir dados confiáveis e comparáveis sobre RAM.
http://www.saude.pr.gov.br/arquivos/File/faq_infeccao_hospitalar_final.pdf
KPC – O que é? – Enf. André Luiz dos Santos Ferreira, Enf. Edna Santos Fernandes, Enf. Carollyne Gomes de França Valle, Enf. Roberto Corrêa Maffia Farias http://www.hupe.uerj.br/hupe/Administracao/AD_coordenacao/pdfs_/Bact%C3%A9ria%20KPC.pdf
Klebsiella pneumoniae e sua Resistência a Antibióticos – Vanessa Carvalho Moreira e Daniel Freire http://www.cpgls.pucgoias.edu.br/6mostra/artigos/SAUDE/VANESSA%20CARVALHO%20MOREIRA.pdf
Pseudomonas aeruginosa multirresistente: um problema endêmico no Brasil – Patrícia R. Neves, Elsa M. Mamizuka, Carlos E. Levy, Nilton Lincopan http://www.scielo.br/pdf/jbpml/v47n4/v47n4a04.pdf
https://www.biomedicinabrasil.com/2015/12/testes-de-sensibilidade-aos.html
http://anvisa.gov.br/servicosaude/controle/rede_rm/cursos/boas_praticas/modulo5/introducao.htm
