Citopatologia: a técnica de Papanicolau
9 min de leitura
A citopatologia é uma técnica de diagnóstico que examina células de vários locais do corpo para determinar a causa ou a natureza da doença. Os espécimes de células são processados em lâminas e examinados microscopicamente para o diagnóstico de câncer, condições pré-cancerosas, tumores benignos e algumas doenças infecciosas.
As células para análise citopatológica podem ser obtidas a partir de esfregaços, raspados, aspirações e centrifugação de líquidos para detecção de alterações celulares.
O primeiro teste de citopatologia desenvolvido foi o teste de Papanicolau, conhecido também como colpocitologia oncótica ou citologia cervical. Essa técnica é a mais utilizada para rastreamento das lesões precursoras do câncer do colo do útero.
Em um teste de Papanicolau convencional, as células são colocadas em uma lâmina de vidro e, em seguida, fixadas e coradas com uma combinação de corantes. As células são inspecionadas usando microscopia de luz para identificar anormalidades, como alterações de características morfológicas ou nucleares.
Desde a introdução do método na década de 1940, as taxas de mortalidade por câncer cervical diminuíram 70%. Esse sucesso pode ser atribuído a simplicidade da técnica, ao seu baixo custo e a capacidade de examinar um grande número de mulheres mesmo assintomáticas.
O exame Papanicolau
O médico Geórgios Papanicolaou (1883-1962), considerado o pai da citopatologia, estabeleceu os procedimentos do exame ginecológico de citologia cervical realizado para prevenção ao câncer do colo do útero. Em 1942, ele criou um método de análise que é utilizado até hoje.
O princípio básico da citopalogia é identificar as alterações na morfologia celular, observando-se o citoplasma e o núcleo das células, retirados do colo do útero, e coradas pela técnica de Papanicolau.
As características citoplasmáticas indicam o grau de diferenciação celular. Quando as células são alteradas, podem mostrar diferenças em sua quantidade, forma, coloração etc. O núcleo, indica se a célula está normal, saudável ou se está sofrendo alterações inflamatórias, pré-neoplásicas e até mesmo neoplásicas.
O rastreamento do câncer do colo do útero baseia-se na história natural da doença e no reconhecimento de que ela evolui a partir de lesões precursoras (lesões intraepiteliais escamosas de alto grau).
O exame de Papanicolau tem como objetivo realizar um rastreamento a fim de detectar o câncer de colo de útero ainda na forma de lesões precursoras, quando podem ser detectadas e tratadas adequadamente, impedindo a progressão para o câncer.
O câncer de colo de útero
Câncer é o nome dado a um conjunto de doenças que tem em comum o crescimento desordenado de células de determinado tecido ou órgão. Essas células se dividem rapidamente, tendendo a ser muito agressivas e proporcionando a formação de uma massa celular, o tumor.
O câncer cervical, ou câncer de colo de útero, está entre os tipos mais comuns de doenças malignas ginecológicas. É o terceiro tumor mais frequente na população feminina, atrás apenas do câncer de mama e do colo retal, e a quarta causa de morte de mulheres por câncer no Brasil. São mais de 530 mil casos e 275 mil mortes pela doença todos os anos.
O principal fator associado ao câncer de colo uterino é a infecção persistente pelo Papiloma Vírus Humano (HPV). O vírus está presente em mais de 90% dos casos de câncer cervical e tem um alto poder oncogênico.
Rastreamento do câncer cervical
O objetivo do rastreamento do câncer de colo uterino é submeter todas as mulheres em risco a testes que visam a identificação de lesões cervicais pré-invasivas que, se não tratadas precocemente, podem levar ao câncer cervical.
Após ser reconhecido como um problema de saúde pública, o câncer de colo uterino passou a ser alvo de atenção e iniciaram-se tentativas de promover o rastreamento da doença.
Na década de 50, os E.U.A iniciou a implementação de programas de rastreamento do câncer de colo de útero. Com isso chegou a reduzir, em apenas uma década, quase à metade o número de mortes pela doença. Assim, a estratégia passou a ser adotada também por outros países.
No Brasil, ainda não há um programa bem estruturado de rastreamento do câncer cervical. Não existe o controle das mulheres que realizam o exame nem a periodicidade com que ele é realizado. O rastreio é feito de maneira oportunista por meio do exame Papanicolau.
Através de um rastreio eficiente é possível reduzir significativamente a ocorrência de novos casos. Desde que as lesões iniciais da doença, sejam tratadas adequadamente.
Como medida de prevenção, nos últimos anos foram desenvolvidas as vacinas contra o HPV de maior incidência e potencial oncológico, o tipo 16 e 18. O objetivo é reduzir em até 70% o número de casos e também lesões precursoras.
Lesões precursoras (Neoplasia Intraepitelial Cervical)
O câncer do colo do útero é uma doença crônica que ocorre a partir de mudanças intraepiteliais e que pode, no período médio de 5 a 6 anos, se transformar em um processo invasor.
Assim, a forma mais eficaz de controlar esse tipo de tumor é diagnosticar e tratar as lesões precursoras (neoplasia intraepitelial cervical), e as lesões tumorais invasoras em seus estágios iniciais, quando a cura é possível em praticamente 100% dos casos.
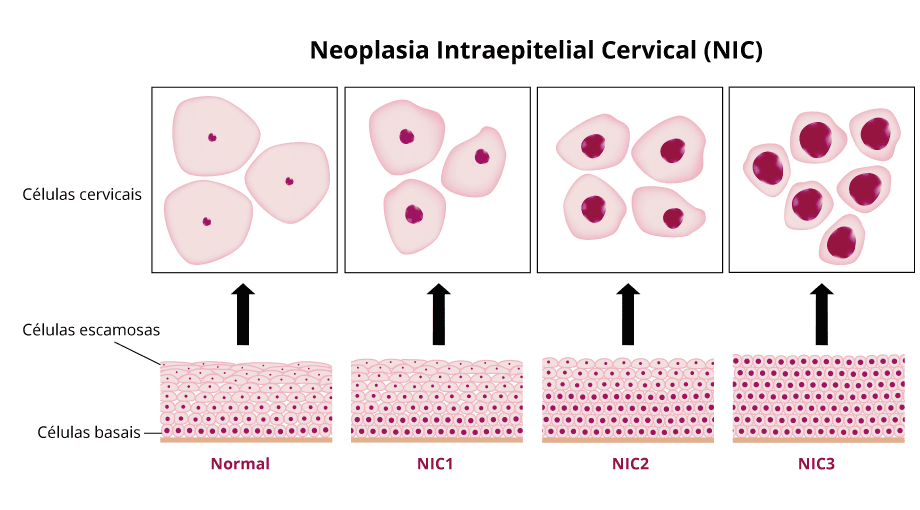
As lesões cervicais precursoras apresentam-se em graus evolutivos, do ponto de vista cito-histopatológico, sendo classificadas (Bethesda, 1988) como Neoplasia Intraepitelial Cervical (NIC) de graus I (lesão de baixo grau), II e III (lesões de alto grau). As categorias representam níveis crescentes de suspeita de malignidade.
A NIC caracteriza-se como o crescimento desordenado das células do epitélio cervical de revestimento, sendo classificada de acordo com o grau de acometimento do tecido cervical.
A NIC 1 é definida pela alteração da maturação celular no terço inferior do epitélio próximo à membrana basal do tecido cervical.
O acometimento dos dois terços inferiores do epitélio caracteriza a NIC 2.
Na NIC 3, o epitélio está acometido em toda sua extensão sem rotura da membrana basal.
A NIC, se não tratada, pode evoluir para o câncer cervical e é considerada, portanto uma lesão precursora dele. O teste de Papanicolau identifica a maioria das células anormais antes de se tornarem câncer.
Exame Papanicolau ou citologia cervical: metodologia
O exame Papanicolau é constituído por diversas etapas. Incluem a coleta da amostra citológica, a fixação do material biológico, a identificação do material e o encaminhamento ao laboratório de citologia para processamento técnico, avaliação microscópica, conclusão diagnóstica e emissão de laudo citológico.
Materiais necessários para a coleta
- Espátula de Ayres
- Escova cervical
- Espéculo vaginal
- Lâminas de vidro com extremidade fosca
- Fixador celular (spray ou álcool 95%)
- Recipiente apropriado para o transporte das lâminas
- Cubas de Coloração
O material coletado deve ser estendido em toda a lâmina de maneira uniforme, com suave pressão, e imediatamente fixado.
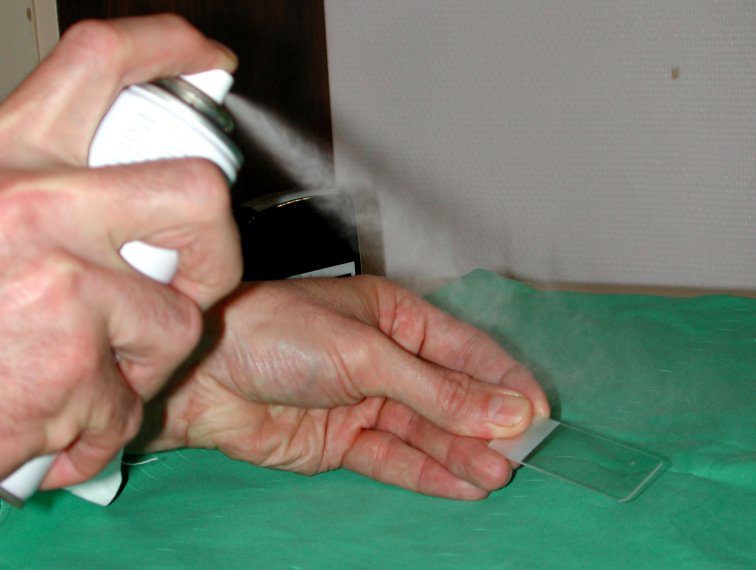
Fixação dos esfregaços
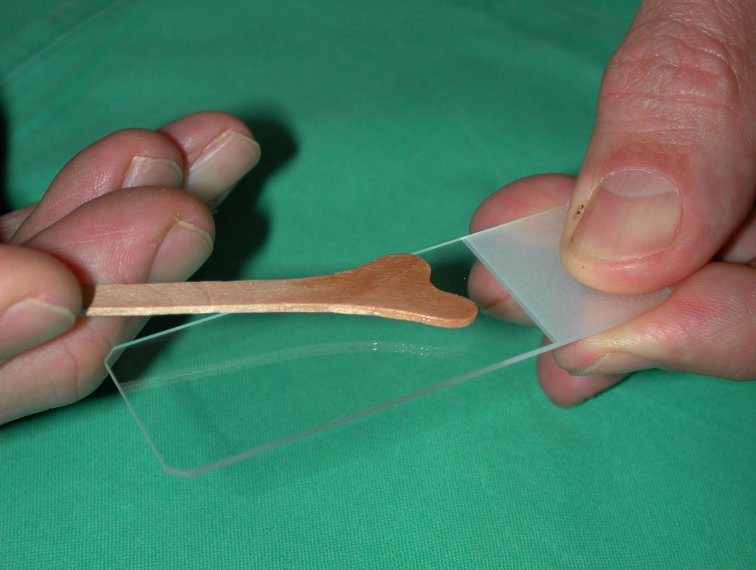
Após dispersão sobre a lâmina, as amostras devem ser fixadas imediatamente em etanol por pelo menos 15 min ou por um spray fixador.
É desejável que a fixação ocorra em um tempo menor do que 10s após a coleta, visando preservar a morfologia celular, suas afinidades tintoriais, facilitar a permeabilidade dos corantes nas células e preservar contra ressecamento.
Papanicolau: fixação da amostra
Coloração citológica
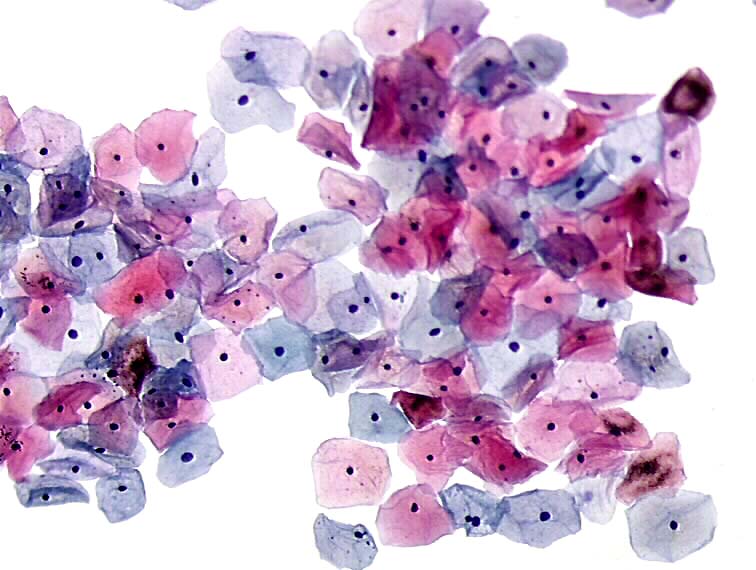
No laboratório, as lâminas passam diretamente para a coloração de Papanicolau. A qualidade da coloração citológica está diretamente relacionada às características dos corantes, ao processamento da amostra (espessura dos esfregaços) e à fixação.
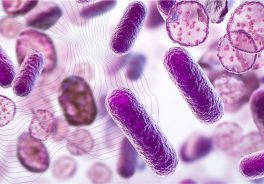
O método de Papanicolau utiliza um conjunto de corantes e tem como objetivo a evidenciação das variações na morfologia e dos graus de maturidade e de atividade metabólica celular.
Esse método se baseia nas ações de um corante básico (com afinidade pelo núcleo das células: a hematoxilina), um corante ácido (que se combina com o citoplasma das células queratinizadas: orange G) e um corante policromático (que oferece tonalidades de cores diferentes no citoplasma das células: EA-65).
Papanicolau: coloração, células cervicais
Materiais Kasvi para Citologia Cervical
Referências:
CONSOLARO, Márcia Lopes, MARIA-ENGLER, Silvya (orgs.). Citologia Clínica Cérvico-Vaginal – Texto e Atlas. Roca, 2012.
GAMBONI, Mercedes, MIZIARA, Elias (eds.). Manual de Citopatologia Diagnóstica. Manole, 2013.
MARTINS, Mílton Arruda, CARRILHO, Flair José, ALVES, Venâncio Ferreira, CASTILHO, Euclides. Clínica Médica, Volume 1: Atuação da Clínica Médica, Sinais e Sintomas de Natureza Sistêmica, Medicina Preventiva, Saúde da Mulher, Envelhecimento e Geriatria, Medicina Física e Reabilitação, Medicina Laboratorial na Prática Médica, 2ª edição. Manole, 2016.
MEDRADO, Leandro. Citologia e Histologia Humana – Fundamentos de Morfofisiologia Celular e Tecidual. Érica, 2014.
MEDRADO, Leandro. Carcinogênese – Desenvolvimento, Diagnóstico e Tratamento das Neoplasias. Érica, 2015
OPPERMANN, Christina Pimentel. Entendendo o Câncer. ArtMed, 2014.
SALU, Enio Jorge. Administração Hospitalar no Brasil. Manole, 2013.
TATTI, Silvio Alejandro. Colposcopia e Patologias do Trato Genital Inferior: Vacinação contra o HPV . ArtMed, 2010.
CAPUTO, Luzia, MOTA, Ester, GITIRANA, Lycia. Conceitos e métodos para a formação de profissionais em laboratórios de saúde. Vol 4. Fiocruz.
INCA. Neoplasia Intra-Epitelial Cervical – NIC. Revista Brasileira de Cancerologia, 2000.
International agency for research on cancer. Histopatologia e citopatologia do colo uterino – Atlas digital
Lançamentos

Obrigado!
Aguarde os próximos passos, logo nossa equipe entrará em contato.
por gentileza, preencha os campos abaixo.